Apnée du sommeil
Toutefois, les anomalies respiratoires pendant le sommeil sont fréquentes au sein de la population. Elles peuvent entraîner des problèmes de santé importants et avoir des conséquences sur le plan personnel et social. L’apnée obstructive du sommeil est la forme d’apnée la plus courante. L’apnée centrale, l’apnée mixte et la haute résistance des voies aériennes supérieures (HRVAS) sont d’autres formes d’anomalies respiratoires du sommeil, elles sont toutefois moins fréquentes.
Plus de 1 adulte sur 4 représente un risque élevé de souffrir d’apnée du sommeil, mais la plupart d’entre eux ne savent pas qu’ils en souffrent et ne sont donc pas traitées. Au Québec, environ 1 personne sur 20 est diagnostiqué avec de l’apnée obstructive du sommeil (AOS), considérant que 80% des gens qui en souffre ne seraient pas encore diagnostiqués, on estime plutôt que 1 personne sur 10 souffrirait d’AOS, ce qui en fait une maladie aussi répandue que l’asthme, le diabète et l’hypertension artérielle. L’apnée du sommeil affecte les hommes, les femmes et mêmes les enfants.
Bien qu’il s’agisse d’un problème sérieux, il est facile à confondre avec d’autres problématiques comme la dépression, par exemple. Il faut donc être à l’écoute des symptômes ressentis.
50% des personnes déprimées souffrent d’apnée obstructive du sommeil.
Causes
Durant un sommeil normal, les muscles qui contrôlent la langue, le palais mou et les parois du pharynx maintiennent les voies respiratoires ouvertes. La respiration et le sommeil se font alors normalement.
Chez les personnes souffrant d’apnée du sommeil, certains muscles de la gorge se relâchent entraînant des baisses de la respiration et une baisse d’oxygène dans le sang. Chez ces personnes, les voies aériennes bloquent partiellement ou complètement le passage de l’air durant la respiration.
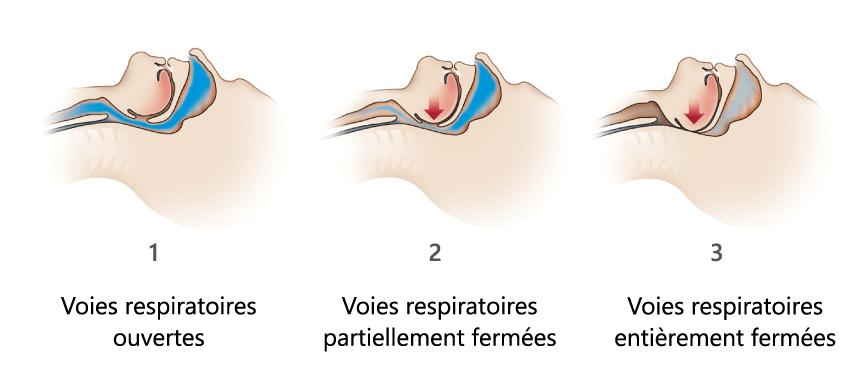
Certains facteurs augmentent le risque de souffrir d’apnée du sommeil tels que :
- L’obésité;
- La forme du visage : menton reculé ou fuyant, visage étroit, petite mâchoire;
- La taille augmentée des amygdales et des adénoïdes;
- Une circonférence du cou élevée;
- Les antécédents familiaux;
- L’Âge (> 50 ans);
- Le sexe (les hommes étant plus à risque);
- La ménopause;
- Les allergies respiratoires;
- La consommation de tabac, somnifère et alcool;
- Une obstruction nasale imposant une respiration par la bouche;
Personnes à risques
Si vous êtes affecté par les conditions médicales suivantes, vous présentez un risque accru de souffrir d’apnée du sommeil :
- Hypertension (haute pression);
- Dépression;
- Antécédents d’infarctus du myocarde;
- Fibrillation auriculaire (trouble du rythme cardiaque);
- Diabète;
- Taux de cholestérol élevé;
- Hypothyroïdie.
Signes et Symptômes
Il est important de noter qu’une personne atteinte d’apnée du sommeil présente rarement tous ces symptômes et même, à l’occasion, très peu de symptômes.
- Sommeil agité;
- Étouffement ou suffocation pendant le sommeil;
- Transpiration excessive durant le sommeil;
- Allers et retours fréquents à la salle de bains durant la nuit;
- Ronflement*;
- Arrêts respiratoires observés par le conjoint;
- Sommeil non réparateur, fatigue, somnolence excessive durant la journée;
- Diminution du niveau d’énergie;
- Diminution de la vigilance;
- Perte de mémoire, manque de concentration et altération du jugement;
- Maux de tête au réveil;
- Irritabilité, changement de l’humeur et nervosité;
- Dépression / anxiété;
- Baisse de libido – dysfonctionnement érectile;
- Trouble du comportement chez l’enfant.
*Le ronflement n’est pas un symptôme spécifique de l’apnée du sommeil. Il est possible de faire de l’apnée du sommeil sans ronfler. Il est aussi possible de ronfler sans être sans être atteint d’apnée du sommeil. Le ronflement peut servir d’indicateur, mais ne constitue pas un diagnostic d’apnée du sommeil.
Quelles sont les conséquences de l’apnée du sommeil
L’apnée du sommeil cause un sommeil moins réparateur. Cette condition peut engendrer, à long terme, des complications sérieuses pour la santé et la vie personnelle, telles que :
- Une augmentation du risque de maladies cardiovasculaires telles : l’hypertension artérielle, l’angine, les arythmies, l’infarctus du myocarde et l’AVC;
- Du diabète;
- Une dépression ou de l’anxiété;
- Une baisse de la vigilance et de la concentration et, par conséquent, une augmentation du risque d’accident de la route et du travail;
- Un divorce, une perte d’emploi, des difficultés professionnelles.
Diagnostic
Test d’évaluation du degré de somnolence (epworth)
Toutes les personnes qui souffrent d’apnée du sommeil ne sont pas nécessairement somnolentes pendant la journée. Le test d’évaluation du degré de somnolence permet d’évaluer vos probabilités de somnolence ou d’endormissement dans différentes circonstances de la vie quotidienne, il donne un bon reflet de la somnolence excessive. Si vous désirez connaître votre niveau de somnolence, répondez à ce test. Il peut être intéressant de répéter le test quelques semaines après le début de votre traitement afin d’observer l’amélioration de votre état.
Si votre résultat est supérieur à 10, vous avez une somnolence de jour marquée. Parlez-en avec votre médecin, une investigation serait nécessaire.
Si votre résultat est inférieur à 10, mais que vous manifestez quelques symptômes, il serait bon d’en parler avec votre médecin.
Examens diagnostiques
Afin de déterminer la nécessité de vous prescrire un test diagnostique spécifique à l’apnée du sommeil, votre médecin fera une évaluation de votre condition de santé, de vos symptômes et de vos antécédents médicaux.
L’apnée du sommeil peut être diagnostiquée à l’aide des trois tests suivants :
-
La saturométrie nocturne
La saturométrie nocturne est un test simple qui se fait généralement à la maison. Cet examen permet de mesurer à l’aide d’une petite pince placée sur le bout de votre doigt, le taux d’oxygène dans le sang ainsi que la fréquence cardiaque pendant votre sommeil. Le résultat du test ne permet pas de confirmer un diagnostic d’apnée du sommeil, mais il peut indiquer au médecin qu’un test diagnostique plus complet soit nécessaire.
-
La polygraphie cardiorespiratoire du sommeil
La polygraphie cardiorespiratoire du sommeil est un test qui permet de poser un diagnostic d’apnée du sommeil. Ce test est effectué dans le confort de votre maison. Un appareil portatif et des accessoires vous seront remis et un professionnel de la santé vous expliquera comment les utiliser. Durant la nuit, différents paramètres seront enregistrés grâce à des capteurs installés à plusieurs endroits sur vous. Le lendemain, l’équipement est rapporté au laboratoire de sommeil et les données sont analysées et interprétées par un médecin spécialiste du sommeil.
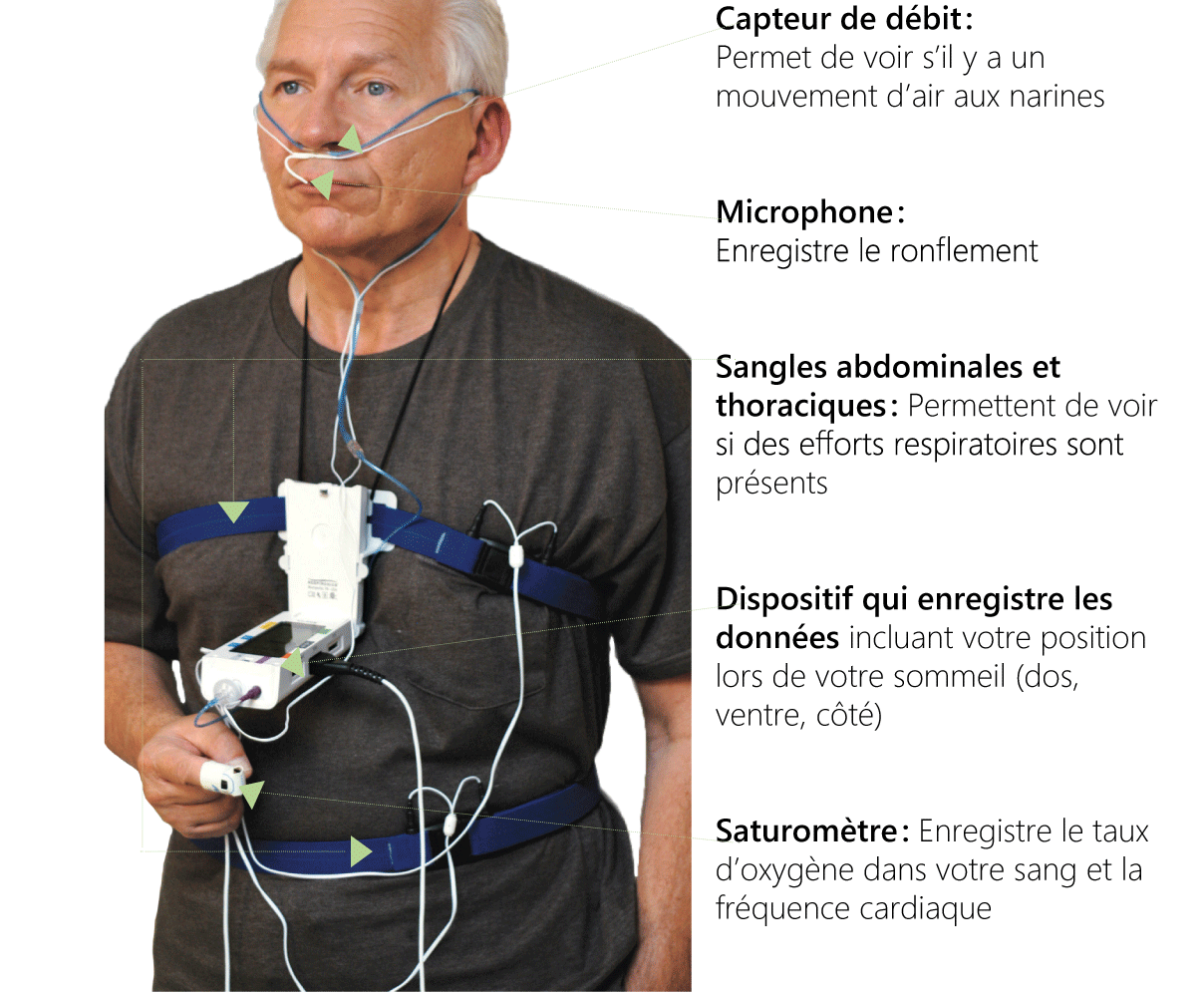
Suite à un test à domicile, le médecin peut parfois demander un test de polysomnographie en laboratoire afin de procéder à une étude plus complète du sommeil et de la respiration, d’ajuster la thérapie ou de poser un diagnostic plus précis.
-
Polysomnographie en laboratoire
Selon la Société canadienne de thoracologie ainsi que l’Académie américaine de la médecine du sommeil (American Academy of Sleep Medicine), la polysomnographie complète est le test de référence pour l’étude des troubles du sommeil. Ce test permet de confirmer le diagnostic d’un trouble du sommeil, de reconnaître une pathologie associée et d’orienter la décision thérapeutique.
Cet examen est effectué par un professionnel de la santé et il implique de dormir une nuit au laboratoire ou à l’hôpital. Il consiste à l’enregistrement de différentes données au cours du sommeil. Plusieurs électrodes ou capteurs doivent être attachés à différents endroits sur le corps durant la durée du test et ils permettent de :
- Mesurer le temps de sommeil;
- Identifier les différents stades du sommeil;
- Mesurer le débit et les efforts respiratoires;
- Évaluer le taux d’oxygène dans le sang;
- Mesurer l’activité des muscles (mouvements des jambes, grincement des dents);
- Identifier la position du corps et les mouvements anormaux durant le sommeil.
Les données recueillies au cours du test sont compilées pour ensuite être analysées et interprétées par un médecin spécialiste du sommeil.
Le choix du test dépendra de votre état de santé, le médecin vous prescrira celui qui vous convient le mieux. Ces derniers sont effectués sous prescription médicale seulement et peuvent être réalisés dans un laboratoire du sommeil en centre hospitalier ou à la maison. Ils peuvent être faits également en clinique privée (coûts non couverts par la RAMQ).
Chez l’enfant et l’adolescent, les tests diagnostiques ne sont pas différents de ceux réalisés chez l’adulte.
Seul le médecin vous ayant examiné et questionné peut prescrire les tests, poser le diagnostic d’apnée du sommeil et prescrire le traitement approprié.
Ces examens diagnostiques auront pour but de déterminer de quel type d’anomalies respiratoires du sommeil vous souffrez, car le traitement diffère d’un type à un autre. Il existe 4 types d’anomalies respiratoires du sommeil :
-
Apnées et hypopnées obstructives
Les apnées et hypopnées obstructives du sommeil sont caractérisées par des arrêts complets de la respiration (apnées) ou des diminutions du débit d’air respiré (hypopnées) durant le sommeil. Ceux-ci sont causés par le relâchement de certains muscles des voies respiratoires lorsque vous dormez, ce qui bloque de façon complète ou partielle le passage de l’air. Lors d’apnées ou d’hypopnées obstructives, on observe une persistance ou une augmentation des efforts respiratoires pendant la durée totale de l’événement. Ces troubles respiratoires peuvent se répéter plusieurs fois par heure. En réaction à ces épisodes respiratoires, le cerveau revient à un stade de sommeil plus léger. Les muscles relâchés reprennent ainsi leur place, ce qui entraîne une reprise de la respiration. Ces microéveils sont responsables d’un sommeil fragmenté de moins bonne qualité.
-
Apnées et hypopnées centrales
Les apnées et hypopnées centrales (incluant la respiration de type Cheyne-Stoke) se produisent lorsqu’il y a absence de l’influx nerveux provenant du cerveau qui stimule la respiration. Ces anomalies se traduisent donc par des arrêts complets de la respiration (apnées) ou des diminutions du débit d’air respiré (hypopnées). Lors d’apnées ou d’hypopnées centrales, aucun effort respiratoire n’est présent. Ces événements respiratoires peuvent se répéter plusieurs fois par heure et en réaction à ces épisodes respiratoires, le cerveau revient à un stade de sommeil plus léger afin que celui-ci reprenne ses fonctions et qu’il y ait reprise de la respiration. Il s’agit de microéveils et sont responsable d’un sommeil fragmenté de moins bonne qualité.
-
Apnées mixtes
Les apnées mixtes combinent les deux types d’apnées (obstructives et centrales). Elles commencent généralement par une apnée centrale suivie d’une apnée obstructive. Il y a donc absence d’effort respiratoire dans la portion initiale de l’événement, puis reprise d’effort respiratoire dans la deuxième portion de l’événement.
-
Haute résistance des voies aériennes supérieures (HRVAS)
La haute résistance des voies aériennes supérieures est caractérisée par une augmentation des efforts respiratoires sans arrêt (apnée) ou diminution (hypopnée) de la respiration. Cette anomalie entraîne aussi des microéveils, causant un sommeil fragmenté de moins bonne qualité. Les gens souffrant de HRVAS ont généralement une respiration bruyante sans qu’il y ait nécessairement de ronflement.
Résultats
Suite à un test diagnostic montrant que vous souffrez d’apnée du sommeil, votre médecin sera en mesure d’établir le degré de sévérité de votre apnée en fonction de l’indice d’apnée/hypopnée (IAH) calculé lors de l’examen. Ce dernier représente le nombre de périodes d’apnée ou d’hypopnée par heure de sommeil.
Léger : 5 à 15 anomalies respiratoires/heure*
Modéré : 15 à 30 anomalies respiratoires/heure*
Sévère : plus de 30 anomalies respiratoires/heure*
*Selon les critères établis par l’AASM
Traitements
Il existe plusieurs traitements pour l’apnée du sommeil. Votre médecin prescrira le type de traitement le plus approprié selon votre diagnostic en tenant compte du degré de sévérité de votre apnée et au besoin, des autres maladies dont vous souffrez.
-
Traitement par pression positive continue (ppc)
L’appareil à pression positive continue (PPC) est le traitement le plus efficace pour les patients souffrant d’apnée du sommeil. Le terme ‘’pression positive’’ signifie que l’air est poussé au niveau des voies respiratoires de façon à les maintenir ouvertes ce qui permet de contrôler les ronflements et les apnées/hypopnées. Les appareils à pression positive continue utilisés dans le traitement de l’apnée du sommeil se divisent en 3 classes :
- CPAP: La pression d’air est constante et demeure la même tout au long de la nuit.
- APAP ou auto-CPAP: La pression d’air s’ajuste automatiquement en fonction de vos besoins pendant la nuit.
- Bi-niveaux ou BiPAP: La pression d’air que l’appareil fourni à l’inspiration est différente de celle fournie à l’expiration. Ce type d’appareil est moins courant et surtout utilisé en présence d’apnée complexe, d’apnée centrale ou d’intolérance aux CPAP ou APAP.
Le traitement par pression positive continue nécessite de déterminer le niveau de pression à appliquer dans les voies respiratoires pour les empêcher de s’affaisser pendant le sommeil. Un test pour déterminer cette pression est nécessaire afin de prescrire la meilleure thérapie pour vous. Ce test est appelé titration. Il s’agit alors d’utiliser un auto-CPAP conjointement avec un saturomètre pour une période allant d’une nuit à une semaine. Ce test peut être fait à la maison aussi bien qu’en laboratoire de sommeil. Lorsque la titration est faite à la maison, elle est faite de façon automatique par un appareil PPC permettant l’ajustement automatique de la pression. Lorsqu’elle a lieu en laboratoire de sommeil, la titration sera faite de façon manuelle c.-à-d. la pression de l’appareil CPAP ou BiPAP sera modifiée par le professionnel de la santé présent au laboratoire et selon un protocole bien précis. Il est aussi possible que ce test est lieu la même nuit que la polysomnographie. On parle alors d’une nuit partagée.
Communiquez avec votre équipe médicale si :
- Vous éprouvez des problèmes avec la thérapie par PPC;
- Vous avez perdu ou gagné plus de 13 kg (30 lb) depuis le moment où vous avez commencé à utiliser un appareil à PPC;
- Vous avez l’impression que l’appareil à PPC ne vous aide pas.
L’équipement
Voici ce dont est composé l’équipement :
- Un masque qui couvre soit votre nez, votre bouche, votre nez et votre bouche en même temps ou encore qui s’insère légèrement sur le bord des narines;
- Des courroies qui permettent de maintenir en place votre masque;
- Un tuyau qui relie votre masque à l’appareil PPC (tubulure);
- Un humidificateur et un réservoir d’eau chauffant qui permet de délivrer de l’humidité;
- Une carte-mémoire et/ou un modem intégré à l’intérieur de l’appareil.
L’appareil nécessite d’être branché dans une prise électrique.
Les masques
Les masques sont utilisés conjointement avec tous les types d’appareils à pression positive continue. Le choix d’un masque qui vous conviendra est crucial pour une expérience réussie avec ce type de traitement puisqu’il vous permettra non seulement de dormir confortablement, mais contribuera aussi au traitement adéquat de votre apnée. Voici quelques catégories de masques qui sont couramment utilisés.
Le masque narinaire (ou intranasale)
Les coussinets nasaux s’ajustent directement dans les narines. Conviennent bien aux patients qui se sentent claustrophobes.
Le masque nasal
Il recouvre seulement le nez et peut comporter ou non un appui frontal. C’est le masque utilisé par la majorité des patients puisque ceux-ci le décrivent comme étant plus confortable et moins contraignant que les autres masques. Cependant, le confort est propre à chacun. Ce masque sera plus difficile à utiliser si votre nez à déjà été fracturé et sera également difficilement tolérable en cas de congestion nasale continuelle.
Le masque buccal
Couvre seulement la bouche. Est utile pour les patients qui respirent uniquement par la bouche ou ayant une obstruction nasale chronique.
Le masque facial
Ce modèle couvre le nez et la bouche et peut également comporter ou non un appui frontal. Il est idéal lorsque le nez est complètement obstrué puisqu’il permet de respirer par la bouche. Toutefois, il y fait plus chaud, il peut être plus difficile à ajuster et présente donc plus fréquemment des fuites en fonction de la position de sommeil.
L’entretien
L’entretien de votre appareil et de ses accessoires est essentiel afin d’éviter toutes infections et d’assurer le bon fonctionnement de celui-ci.
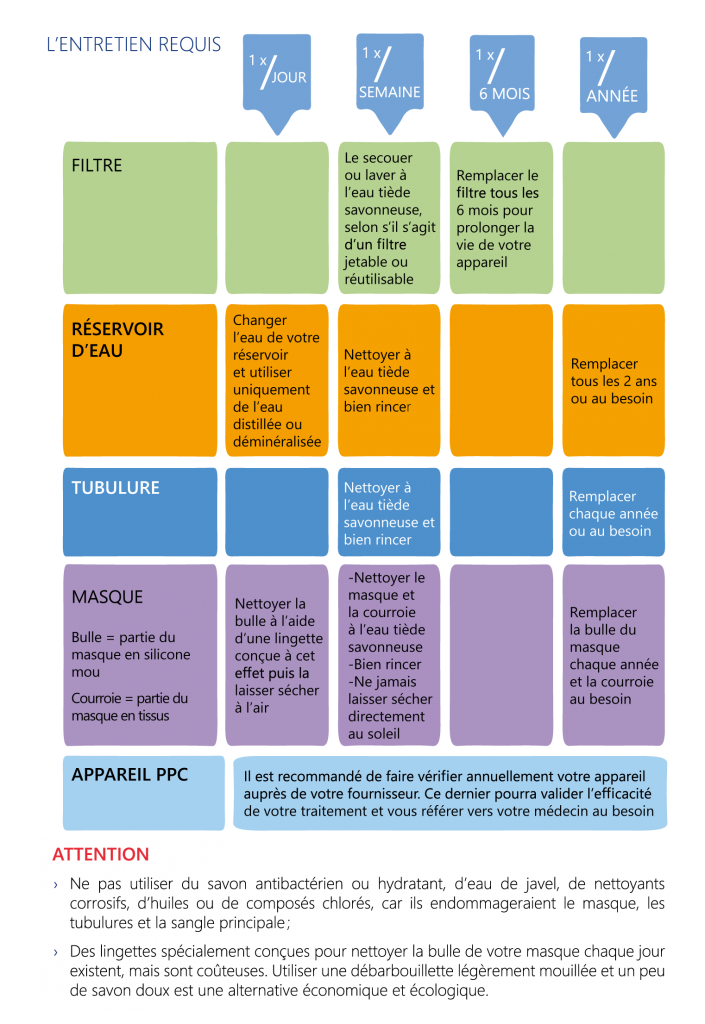
Pour vous rappeler l’importance de bien nettoyer votre équipement selon les recommandations du fabricant, imprimez cet aide-mémoire et apposez-le à un endroit stratégique et visible (exemple : le réfrigérateur).
Avantage d’un traitement quotidien à l’aide d’un appareil ppc
L’utilisation quotidienne d’un appareil PPC permet une disparition presque complète des symptômes associés à l’apnée du sommeil. On peut noter :
- Une absence de ronflement;
- Une diminution des réveils liés au besoin d’uriner;
- Un sommeil de meilleure qualité;
- Plus d’énergie et une vie sexuelle plus satisfaisante;
- Une meilleure humeur;
- Une vigilance accrue au volant;
- Une amélioration de la mémoire et de la capacité à se concentrer;
- Une réduction de la pression artérielle;
- Un meilleur contrôle du diabète.
Le temps requis pour ressentir une amélioration peut être très court suivi d’une poursuite de l’amélioration après 4 à 6 semaines d’utilisation soutenue, c’est-à-dire, l’utilisation de l’appareil toutes les nuits et pendant toute la durée de la nuit. Il est important de persévérer durant les premiers mois de traitement. Les patients disent s’habituer et devenir plus confortables avec l’équipement dans des délais variables pouvant aller jusqu’à 6 mois d’utilisation. Une période d’adaptation est donc nécessaire, il faut être patient. Si des inconforts sont ressentis ou des questions restent non répondues, il est important d’en parler avec votre professionnel de la santé.
Plus vous utiliserez votre appareil à PPC, plus les bénéfices seront grands ! Si vous cessez de l’utiliser, vous recommencerez aussitôt à faire de l’apnée, il est donc important de poursuivre la thérapie.
Une pression de traitement appropriée, un masque et un appareil confortables, une bonne formation et le soutien de vos proches feront souvent la différence entre succès et échec pour un grand nombre de personnes ayant recours à la PPC.
-
Traitements alternatifs
Lorsque l’appareil à PPC n’est pas efficace ou est mal toléré, il est possible d’envisager des traitements alternatifs pour traiter l’apnée du sommeil.
Appareil buccal
Votre médecin peut vous prescrire un appareil buccal (orthèse d’avancement mandibulaire) moulé par un dentiste spécialisé. Cette gouttière, portée dans la bouche pendant la nuit permet de tenir la mâchoire inférieure vers l’avant, ce qui a pour effet de maintenir les voies respiratoires ouvertes. Toutefois, ce type d’appareil ne convient pas à tous les patients, n’offre pas d’aussi bons résultats que l’appareil à PPC et peut occasionner des problèmes de mâchoire, de dents ou de gencives. Il est surtout utilisé chez les personnes souffrant d’apnée obstructive léger à modéré.
Si vous utilisez un appareil buccal pour le traitement de votre apnée du sommeil, il est très important que votre dentiste ou médecin confirme avec un test diagnostique, tel que la polysomnographie ou la polygraphie cardiorespiratoire, l’efficacité du traitement et qu’un suivi annuel soit fait par le dentiste.
Pour plus de renseignements sur les appareils d’avancement mandibulaire, parlez-en à votre médecin spécialiste du sommeil afin qu’il vous obtienne une consultation chez un dentiste spécialiste.
Approche chirurgicale
Avant d’envisager une chirurgie, parlez-en à votre médecin.
Voici les 4 types de chirurgie qui pourraient vous êtes proposés :
Uvulo-palato-pharyngo-plastie (UPPP)
Elle est pratiquée en salle d’opération sous anesthésie générale par un O.R.L. (oto-rhino-laryngologiste). Elle vise avant tout à contrôler le ronflement, mais elle est parfois aussi utilisée pour des patients souffrant d’apnée du sommeil pour qui l’appareil à PPC ne fonctionne pas. L’intervention consiste à enlever la luette et une partie du palais mou pour dégager les voies respiratoires. Si cela est nécessaire, les polypes nasaux ou les amygdales peuvent aussi être enlevés. Cette ablation peut changer ou réduire les ronflements, mais connaît un succès limité pour soigner l’apnée du sommeil. Le patient peut ressentir de la douleur après la chirurgie, mais pourra être soulagé rapidement par des médicaments. Une sécheresse de la gorge peut par contre rester de manière définitive.
Traitement par radiofréquence
Cette procédure consiste à réduire l’épaisseur des tissus de la gorge et de la langue par cautérisation, c’est-à-dire, en chauffant les tissus sous-cutanés avec une aiguille liée à un générateur de radiofréquence, laissant ainsi plus d’espace pour le passage de l’air.
Comme il s’agit d’un nouveau traitement, il est trop tôt pour en connaître les résultats à long terme.
Chirurgie au laser
Il s’agit d’une opération de diminution des tissus de la gorge qui se fait sous anesthésie locale, en plusieurs séances. Il est important de savoir que cette chirurgie n’est pas recommandée pour les cas d’apnée du sommeil, mais plutôt pour les cas de ronflement.
En conclusion, sachez que tous les types de traitement, que ce soit un appareil à PPC, un appareil dentaire ou une chirurgie, doivent être choisis en fonction de votre condition. C’est avec l’aide de votre équipe médicale que vous trouverez le traitement qui sera le plus approprié pour vous.
Conseils et prévention
Achat d’un appareil à ppc
Un appareil à PPC et un masque, incluant l’encadrement et l’enseignement dont vous avez besoin, peuvent coûter entre 1500$ et 2200$. Une vaste gamme de produits existe sur le marché. Pour obtenir un confort optimal, n’hésitez surtout pas à essayer les plus récents. Informez-vous des prix, des garanties ainsi que du service après-vente lorsque vous serez prêt à procéder à un achat
Pour l’instant, l’achat d’un appareil à pression positive continue n’est pas remboursable par le Régime de l’assurance maladie du Québec, mais les coûts reliés au traitement sont admissibles au crédit d’impôt pour frais médicaux. Consultez l’Agence du revenu du Canada, Revenu Québec ou un conseiller en fiscalité pour plus d’informations.
Vérifiez également avec votre régime d’assurance privée si l’achat d’un tel appareil est couvert. Sinon, informez-vous auprès de votre distributeur s’il offre un programme de location avec option d’achat, un plan de financement ou des appareils remis à neuf à moindre coût.
Télécharger votre liste de questions pertinentes à poser au fournisseur (PDF)
Choisir un service de qualité
Vérifier si :
- Le fournisseur est reconnu par Agrément Canada;
- Le fournisseur vend des appareils homologués par l’Association canadienne de normalisation (CSA);
- Le directeur médical est un médecin spécialiste en médecine du sommeil membre du collège des médecins du Québec (dans le cas d’un laboratoire de sommeil privé).
Il n’est pas recommandé d’acheter l’appareil usagé d’une autre personne sans le faire vérifier préalablement par un professionnel de la santé qui s’y connaît puisque l’ajustement de la pression devra être fait en fonction de votre prescription. Également, l’utilisation de l’équipement d’une tierce personne est déconseillée en raison des risques d’infections impliqués.
Inconforts
Voici quelques solutions aux inconforts parfois rencontrés :
-
Nez sec
Pour prévenir la sécheresse nasale, réajustez le niveau de l’humidificateur chauffant et utilisez un vaporisateur nasal ou un gel soluble (en vente libre à la pharmacie).
-
Obstruction nasale
Votre équipe médicale pourrait vous recommander :
- L’ajout d’un humidificateur chauffant ou la modification du niveau d’humidité de votre humidificateur;
- L’hygiène nasale en utilisant des produits en vente libre tels que Sinus RinseTM, Salinex® ou Hydrasense®;
- L’utilisation des bandes Breathe Right®;
- Un essai d’au moins 4 à 6 semaines continues d’un vaporisateur nasal à bas de stéroïdes (par exemple : Nasonex, Nasacort®, Flonase®. À noter qu’il s’agit en général d’un produit sous prescription médicale, mais certains sont en vente libre à la pharmacie. Toujours demander conseil au pharmacien avant de débuter la prise de médicament;
- Une évaluation par un médecin spécialisé pour les problèmes de nez-gorge-oreilles (ORL) et/ou un allergologue.
À noter : les décongestionnants avec pseudoéphédrines (comme Otrivin®, Dristan®) peuvent aider lors de rhumes. Ils sont cependant contre-indiqués en présence d’hypertension et de problème cardiaques et vasculaires. De plus, ils peuvent augmenter le problème d’obstruction nasale s’ils sont utilisés pendant plus d’une semaine. Vérifiez auprès de votre pharmacien avant de les utiliser.
-
Bouche sèche
Avoir la bouche sèche au réveil suggère que vous dormez peut-être la bouche ouverte ou encore que les fuites d’air soient trop élevées. Voici les causes les plus fréquentes :
- Obstruction nasale : Tenter les conseils mentionnés précédemment pour réduire l’obstruction. Si celle-ci vous entraîne à respirer par la bouche, le masque facial pourrait être envisagé.
- Relâchement de la mâchoire : Le sommeil profond ainsi que certains médicaments (relaxant musculaire, anxiolytique, antidépresseur ou autres) entraînent souvent un relâchement important de la mâchoire du bas. L’utilisation d’une mentonnière pourrait vous aider. Elle s’attache à vos courroies, entoure votre menton et se rabat sur elle-même au moyen d’une languette de velcro afin de bien maintenir votre bouche fermée.
- Condition médicale et médications : La médication que vous prenez et votre état de santé peuvent occasionner des troubles de sécheresse buccale. Des dentifrices, rince-bouche et vaporisateurs pour changer l’haleine peuvent aider à maintenir l’hydratation de votre bouche. Parlez-en à votre pharmacien.
-
Fuite d’air
Les courroies de votre masque ne devraient jamais être trop serrées et vous faire ressentir de la douleur. Un léger échappement d’air au niveau du masque est acceptable, mais celui-ci doit être orienté en permanence vers le bas de votre visage. Une fuite dirigée dans un œil peut produire de la sécheresse oculaire et de l’irritation. Assurez-vous que vous avez un masque bien ajusté à la forme de votre visage.
-
Plaies et rougeurs
Les plaies sur l’arête du nez sont causées par une mauvaise grandeur ou forme de masque ou encore par un masque trop serré. Le masque doit être suffisamment serré pour ne pas avoir trop de fuite d’air sans pour autant laisser des marques rouges en permanence sur votre visage. Veillez également à bien nettoyer votre visage avant le coucher et éviter d’y appliquer de la crème hydratante. Parfois, les rougeurs sont causées par le produit nettoyant avec lequel vous nettoyez votre masque. Dans ce cas, utilisez un savon non parfumé à pH neutre tel que Cetaphil® ou Spectro® pour nettoyer votre masque.
-
Sensation de ballonnement ou d’air dans l’estomac
Il est possible de ressentir des gaz au niveau de l’estomac ou des intestins au réveil. Il s’agit d’un effet secondaire normal lié à l’initiation de votre traitement. Cette situation est due au fait que vous « avalez» un excès d’air provenant de votre appareil. Une des façons de diminuer ce désagrément est de vous exercer à respirer lentement et profondément lorsque vous utilisez l’appareil. Ce problème arrive le plus souvent lors des premières nuits de traitement et tend à disparaître généralement au bout de 2 à 4 semaines. Il est important d’en discuter avec votre équipe médicale si le problème persiste plus d’un moins ou est très inconfortable.
Voyager avec un appareil à ppc
Il est très important de transporter son appareil PPC avec soi lors de voyage. Votre appareil doit toujours vous accompagner en cabine. Règle générale, les compagnies aériennes enregistrent l’appareil à titre d’équipement médical essentiel si vous avez une copie de votre ordonnance avec vous. En aucun cas, vous ne devez envoyer votre appareil en soute à bagages; il risquerait d’être endommagé ou perdu lors du transport.
Votre appareil, bien qu’il soit équipé de plusieurs composantes électroniques, peut traverser les détecteurs métalliques des points de contrôle de sécurité sans problème.
Finalement, les appareils à PPC sont maintenant tous dotés d’un convertisseur de courant allant de 100 à 240 Volts leur permettant de fonctionner partout sur la planète pourvu que vous soyez muni d’un adaptateur de courant propre au pays visité.
Amateur de grand air, ne soyez pas en reste ! Il vous est possible d’utiliser votre appareil à partir d’une batterie 12 Volts. Il suffit de se procurer le câble d’alimentation 12V ou 24V conçu pour votre appareil. Votre fournisseur d’appareil est le mieux indiqué pour vous conseiller.
Adopter de saines habitudes de vie
Suite à un diagnostic de maladie chronique telle que l’apnée du sommeil, l’adoption de saines habitudes de vie vous sera bénéfique à long terme.
Il est recommandé pour toute personne souffrant d’apnée du sommeil de :
-
Cesser de fumer
La nicotine est une substance stimulante qui peut nuire à la qualité du sommeil. Le tabagisme peut également aggraver vos symptômes d’apnée du sommeil. En effet, la cigarette favorise une production accrue de mucus, entraîne une inflammation des voies respiratoires, irrite votre gorge et vous fait tousser durant la nuit. En plus de diminuer l’irritation de votre gorge, cesser de fumer vous donnera également plus d’énergie pour vos activités physiques quotidiennes.
Les professionnels qualifiés de notre ligne 1-888-Poumon9 de l’Association pulmonaire du Québec vous renseignent sur les outils disponibles selon vos besoins pour vous aider à cesser de fumer et vous réfère à des programmes de cessation faits sur mesure pour vous.
Télécharger votre guide pour cesser de fumer.
-
Maintenir un poids santé
L’embonpoint est un facteur de risque de l’apnée du sommeil. Adopter une saine alimentation et faire de l’exercice régulièrement vous aideront à maintenir un poids santé. Une perte de poids de seulement 10 % (par exemple, une perte de 20 lb, chez un homme de 200 lb) réduira en moyenne de 30 % l’indice d’apnée/hypopnée. De même, une augmentation du poids de 10 % augmentera l’indice d’apnée/hypopnée de 30 %.
En apprendre davantage sur les impacts d’un manque de sommeil sur le poids.
-
Pratiquer de l’exercice physique régulièrement
L’exercice physique régulier, même si elle ne conduit pas vers une perte de poids, est bénéfique pour les personnes atteintes d’apnée du sommeil. Si vous pratiquez une activité physique régulièrement, vous pourrez constater que votre qualité de vie s’améliorera à différents niveaux, tels que :
- Une meilleure endurance physique;
- Un meilleur tonus musculaire;
- Un meilleur contrôle de votre poids;
- Une réduction de l’anxiété et de la nervosité;
- Plus d’énergie durant la journée;
- Une meilleure circulation sanguine;
- Un meilleur sommeil.
Même les petits changements, tel que la marche quotidienne, pourraient faire une grande différence.
Si vous faites de l’exercice en fin de journée, il est recommandé de le faire trois heures avant d’aller au lit.
-
Éviter la consommation d’alcool et de substances sédatives
L’alcool et les médicaments de type anxiolytique, antidépresseur et antidouleur puissant peuvent avoir pour effet de trop relâcher les muscles de la gorge. En conséquence, vos voies respiratoires peuvent s’affaisser et se bloquer plus facilement, ce qui a tendance à aggraver les apnées/hypopnées. L’alcool peut faciliter l’endormissement au départ, mais fragmente le sommeil plus tard dans la nuit, ce qui dérègle le cycle du sommeil et perturbe les stades du sommeil. De plus, l’alcool stimule le cerveau et accentue, à long terme, l’insomnie et les symptômes du manque de sommeil. Les substances sédatives affectent aussi les stades de sommeil. Avisez toujours les médecins de votre condition, spécialement lorsqu’ils vous prescrivent des médicaments de type anxiolytique, antidépresseur ou antidouleur puissant.
La médication administrée dans le cadre d’une chirurgie peut aggraver votre apnée du sommeil, il est donc très important d’aviser l’équipe médicale que vous souffrez d’apnée du sommeil afin que le personnel prenne les précautions nécessaires.
Éviter la consommation d’alcool au moins 6 heures avant d’aller au lit.
-
Traiter la congestion nasale et les allergies
Contrôler votre environnement et prendre vos médicaments contre les allergies (en collaboration avec votre équipe médicale) devraient diminuer vos symptômes et ainsi favoriser une meilleure tolérance à la PPC.
-
Adopter une bonne hygiène de sommeil
Se coucher et se lever à peu près aux mêmes heures tous les jours favorisent un meilleur sommeil et aide à régulariser le cycle sommeil-réveil. Un horaire de sommeil régulier aide également à prévenir les excès de fatigue qui peuvent aggraver les symptômes de l’apnée du sommeil. Le nombre d’heures de sommeil normal dont un adulte a besoin varie entre 7 et 9 heures par nuit. Afin de ne pas nuire à votre nuit de sommeil, il est préférable de ne pas faire de sieste pendant la journée, si une sieste est nécessaire, celle-ci devrait durée moins d’une heure et avoir lieu avant 15h00.
Avant d’aller vous coucher, favoriser une routine relaxante tel que :
- Pratiquer des techniques de relaxation;
- Prendre une marche;
- Prendre un bain au moins 1 h avant l’heure du coucher (attention toutefois, car l’eau trop chaude augmente la température du corps, ce qui augmente le temps d’endormissement).
Avant de vous coucher, évitez :
- De prendre un repas trop lourd en fin de soirée (prolonge la digestion);
- De vous coucher en ayant trop faim, si nécessaire vous pouvez prendre une légère collation en soirée;
- De pratiquer un exercice physique intense près de l’heure du coucher, ce qui pourrait avoir un effet stimulant et pourrait retarder l’endormissement;
- De pratiquer une activité intellectuelle intense et prolongée près de l’heure du coucher;
- De vous exposer à la lumière, car elle supprime la sécrétion de mélatonine (hormone du sommeil.
Il est aussi recommandé de restreindre le temps passé au lit en évitant :
- De lire au lit;
- De regarder la télévision;
- D’écouter de la musique;
- De travailler ou jouer à l’ordinateur.
En apprendre davantage sur quoi manger le soir pour bien dormir.
-
Diminuez la consommation de caféine
Le café, le thé, les colas et le chocolat contiennent tous de la caféine et sont donc susceptibles de perturber votre sommeil. La caféine prolonge le temps d’endormissement et peut interrompre le sommeil durant la nuit. Éviter de consommer de la caféine au moins 4 à 6 h avant l’heure du coucher.
-
Dormez sur le côté
50% des patients atteints d’apnée obstructive du sommeil souffrent d’apnée positionnelle, c’est-à-dire, qu’ils font beaucoup plus d’apnée lorsqu’ils sont couchés sur le dos que lorsqu’ils sont couchés sur le côté.
Dormir sur le dos fait tomber la langue et le palais dans le fond de la gorge et peut bloquer les voies respiratoires. Le fait de dormir sur le côté ne guérit pas l’apnée du sommeil, mais peut toutefois diminuer la sévérité de l’apnée et ainsi augmenter la qualité de votre sommeil.
Il est possible de restreindre le sommeil sur le dos en rendant la position dorsale inconfortable, voici quelques idées pour vous aider à rester coucher sur le côté :
- Placer des oreillers dans votre dos pour vous appuyer;
- Insérer une balle de tennis au dos de votre pyjama pour éviter de vous retourner sur le dos ou encore en utilisant un sac à dos sans armature rempli de serviettes de bain ! Si vous commencez à rouler sur le dos pendant votre sommeil, la pression de la balle de tennis ou du sac à dos vous fera revenir sur le côté;
- Utiliser des pochettes ou des chaussettes cousues (au niveau des omoplates) au dos d’un chandail et dans lesquelles on insère une ou plusieurs balles de tennis;
- Il existe également des chandails ou des ceintures munies de cylindres de mousse de polystyrène dans le dos.
En apprendre davantage sur l’adoption de bonnes habitudes de sommeil
La conduite automobile et la somnolence
À peu près tout le monde connaît les dangers de la conduite avec facultés affaiblies par l’alcool, mais parallèlement, peu de gens réalisent que la fatigue au volant peut avoir des conséquences tout aussi tragiques. Comme l’alcool, la fatigue ralentit les réflexes et le temps de réaction, diminue l’attention, fausse le jugement et accroît les risques d’accident. Une nuit blanche équivaut à un taux d’alcoolémie de 0.08. Un conducteur fatigué représente un danger pour lui-même et pour les autres. Les personnes atteintes d’apnée du sommeil et qui ne sont pas traitées ont 2 fois plus de risques d’être impliquées dans un accident de la route.
Selon la SAAQ (Société de l’assurance automobile du Québec), la fatigue serait en cause dans 22.7 % des accidents mortels et dans 20.5% de l’ensemble des accidents avec blessures corporelles sur les routes du Québec. La fatigue au volant est la 3e cause d’accidents après la vitesse et l’alcool sur nos routes. Les conducteurs de véhicules lourds sont davantage atteints par l’apnée du sommeil, environ 28 % des camionneurs en souffrent.
En raison de la diminution de l’attention et de la vigilance, les personnes atteintes d’apnée du sommeil non traitée ont plus de risques d’être impliquées dans un accident de la route. Ce risque excédentaire peut être corrigé par l’utilisation assidue de l’appareil à PPC.
Votre diagnostic d’apnée du sommeil doit être déclaré à la SAAQ. De plus, vous devez être traité adéquatement pour maintenir votre doit de conduire.
Points à retenir
- L’adaptation ainsi que l’évidence de bénéfices du traitement peuvent prendre jusqu’à 6 mois.
- Il est normal d’avoir un peu de difficulté à s’endormir avec le masque les premières nuits. L’important est de tenter le traitement à TOUS les soirs.
- Au début, il est possible de se sentir plus fatigué qu’avant le traitement. S’adapter à l’appareil à PPC demande du temps et de l’énergie.
- Le niveau de pression de votre appareil a été ajusté pour vous, il ne doit être modifié que sur prescription d’un médecin.
- Ne cessez pas d’utiliser votre appareil à PPC sans en avoir parlé à votre médecin.
- Il arrive parfois de se réveiller au milieu de la nuit sans le masque, surtout les premières fois.
- Ne vous inquiétez pas. Remettez-le simplement sur votre visage et tentez de vous rendormir.
- Accordez-vous une période d’adaptation graduelle, en portant le masque même durant le jour ou le soir en étant éveillé.
- Si vous avez des problèmes à garder votre masque au début, persévérez et augmentez graduellement le temps d’utilisation, jusqu’à ce que vous le portiez pendant toute la nuit.
- Même pour une courte sieste, utilisez votre appareil.
- Contactez votre fournisseur si vous avez des problèmes avec votre masque.
- Apportez toujours votre appareil à PPC avec vous lorsque vous voyagez ou si vous êtes hospitalisé.
- Lorsqu’on vous demande la liste de vos médicaments, n’oubliez pas de mentionner aussi que vous utilisez un appareil à PPC.
- Assurez-vous que vos proches sont au courant que vous utilisez un appareil à PPC afin qu’ils puissent transmettre cette information pour vous, dans le cas où vous ne pourriez pas le faire vous-même.
- En cas de panne électrique, votre appareil ne fonctionnera pas. Discutez avec votre fournisseur des sources d’alimentation d’appoint. Pour économiser l’énergie de l’alimentation d’appoint, il est suggéré d’arrêter l’humidificateur le temps de la panne.
Le sommeil vous intrigue? Voici quelques articles qui pourraient vous intéresser :
Saviez-vous que
L’Association pulmonaire du Québec offre des services directs à la population. Pour en savoir davantage, visitez notre section Ressources Patients
Révision août 2022

